Project Description
Periodoncia
La periodoncia es la especialidad médico-quirúrgica de la Odontología que estudia la prevención, diagnóstico y tratamiento de las enfermedades que afectan los tejidos que dan soporte a los dientes (encía, ligamento y hueso) para el mantenimiento de la salud, función y estética de los dientes y sus tejidos adyacentes.
Las enfermedades periodontales son un conjunto de enfermedades producidas por bacterias que se reproducen en los tejidos que rodean y sujetan al diente (encía, ligamento periodontal y hueso).
La padece el 90% de la población por encima de los 35 años y es la primera causa de pérdida de dientes en la población mundial.
¿Cuáles son las causas de la Enfermedad Periodontal?
La placa dental es una acumulación de microorganismos que se adhieren a las paredes de las piezas dentales.
Las bacterias presentes en la placa causan la enfermedad periodontal. Si la placa no se retira todos los días con un adecuado cepillado, esta se endurece y se convierte en una sustancia dura y porosa llamada cálculo (también conocida como sarro). Las toxinas, que se producen por la placa bacteriana irritan las encías. Al permanecer un tiempo en el mismo lugar, las toxinas provocan que las encías se desprendan de los dientes y se forman bolsas periodontales, las cuales se llenan de más toxinas y bacterias.
Conforme la enfermedad avanza, las bolsas se extienden y la placa penetra más y más hasta que el hueso que sostiene al diente se destruye. Eventualmente, el diente se caerá o necesitará ser extraído por falta de soporte óseo.
Pese a que las bacterias son las únicas que pueden causar la enfermedad periodontal, hay otros factores que pueden empeorarla como son: la genética, el tabaco, el estrés, la diabetes, los agentes irritantes locales (como los materiales porosos de una restauración mal pulida y los desechos alimenticios) y la respiración bucal. Estos factores influyen de forma distinta en cada individuo, dependiendo de factores generales y disfuncionales, como por ejemplo el bruxismo, los traumatismos oclusales, las malposiciones.
Es fundamental saber que la enfermedad periodontal es una enfermedad crónica y que al principio, los síntomas son muy anodinos.
La encía responde a estos irritantes mediante una inflamación que provoca cambios de color, forma y textura del tejido gingival.
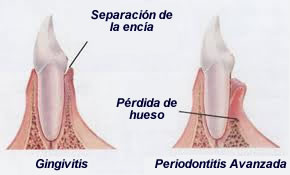 La gingivitis es la inflación de la encía. Es la primera fase de la enfermedad periodontal. No siempre tiene que terminar en periodontitis. La causa más frecuente es la presencia continua de un exceso de placa bacteriana sobre la misma. Los signos más comunes de su presencia son: enrojecimiento, hinchazón y sangrado de las encías (en fumadores suele no existir sangrado lo que enmascara con frecuencia los inicios de la enfermedad y hace que se retrase su tratamiento).La gingivitis es una enfermedad reversible y evitable, si se aplica una correcta higiene bucal.
La gingivitis es la inflación de la encía. Es la primera fase de la enfermedad periodontal. No siempre tiene que terminar en periodontitis. La causa más frecuente es la presencia continua de un exceso de placa bacteriana sobre la misma. Los signos más comunes de su presencia son: enrojecimiento, hinchazón y sangrado de las encías (en fumadores suele no existir sangrado lo que enmascara con frecuencia los inicios de la enfermedad y hace que se retrase su tratamiento).La gingivitis es una enfermedad reversible y evitable, si se aplica una correcta higiene bucal.
La periodontitis, llamada antiguamente “piorrea”, es una patología inflamatoria de origen infeccioso que ya no afecta solo a la encía sino que destruye el resto de tejido de soporte del diente ( ligamento periodontal y hueso que rodea al diente) lo que puede finalizar con la pérdida de los dientes afectados.
Todas las periodontitis provienen de una gingivitis, pero no todas las gingivitis terminan en periodontitis. Dicho de otro modo, una vez establecida la gingivitis puede mantenerse como tal durante días, meses o años. Si se trata, la sintomatología desaparece y se restablecen perfectamente las condiciones que existían antes de la enfermedad sin dejar secuelas. Si no se da el adecuado tratamiento la gingivitis puede transformarse en periodontitis.

Evolución desde un estado de salud periodontal a gingivitis, periodontitis inicial y periodontitis avanzada
En ocasiones la enfermedad periodontal puede progresar sin ningún síntoma ni dolor. Durante una revisión dental regular, el dentista busca señales de la enfermedad periodontal, por lo que la enfermedad aún no detectada puede ser tratada antes de que avance.
Los siguientes signos son típicos de enfermedad periodontal:
- Encías rojizas e inflamadas.
- Sangrado espontaneo, al cepillarse o pasarse el hilo dental.
- Encías que se desprenden de los dientes, blandas.
- Dientes con movilidad o separados.
- Retracción de la encía que rodea al diente dando la sensación de dientes largos
- Mal aliento continuo.
- Aumento de la sensibilidad dentaria, sobre todo al frío.
- Cambio en la forma en la que los dientes se encajan al morder y espacios interdentales.
- Cambio en el ajuste de dentaduras parciales.
- Pus entre la encía y el diente, abscesos y flemones
Se ha determinado que los factores de riesgo más frecuentes de la enfermedad periodontal son:
- El consumo frecuente de alimentos ricos en azúcar
- Cepillado deficiente
- La falta de un control odontológico periódico.
En la enfermedad periodontal hay un factor fundamental para padecerla que son los condicionantes genéticos.
Pero para que se produzca la enfermedad periodontal es necesaria la actuación de bacterias.
Si hay antecedentes familiares y crecimiento bacteriano es fácil que se padezca enfermedad periodontal. Pero si hay factor genético pero no bacterias no se acabará en periodontitis.
La Periodontitis agresiva: Es un tipo de periodontitis que se caracteriza por la intensa pérdida de hueso alrededor de los dientes en un breve espacio de tiempo. Se da una inflamación muy marcada sin excesiva acumulación de placa ni cálculo. En estos casos la predisposición genética es muy importante
Las consecuencias de esta enfermedad son de índole local y general. El grado e intensidad depende de la fase en que se encuentre la enfermedad.
En la boca la principal consecuencia es la pérdida de los dientes ya que la evolución natural de la enfermedad, si no se trata adecuadamente, es la destrucción del hueso que sustenta a los dientes. Los problemas estéticos y funcionales son evidentes.
También se ha demostrado que tiene importantes consecuencias en la salud general: en las enfermedades cardiovasculares y la diabetes. Está igualmente comprobada la relación entre periodontitis y niños prematuros y de bajo peso en embarazadas.
El tratamiento de la periodontitis impide que se pierda más hueso, pero no recupera habitualmente el perdido.
Los dientes que tienen movilidad dentaria suelen perderse a medio o largo plazo, por eso es importante un diagnóstico y tratamiento precoz.
En situaciones de movilidad dentaria grande (por pérdida de hueso) el tratamiento es poco eficaz, aunque hoy día disponemos de los implantes que son una buena solución.
El objetivo del tratamiento de la enfermedad periodontal es eliminar las bacterias que la producen, evitar la recolonización y controlar los factores de riesgo
El tratamiento de la enfermedad periodontal tiene por tanto una primera fase basada en la eliminación de las bacterias y sus reservorios (sarro, bolsas, etc) mediante las limpiezas, el raspado y alisado radicular y control de los factores de riesgo.
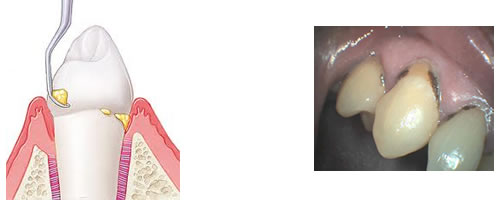
Una segunda fase es el mantenimiento de la salud bucodental. Sin este tratamiento la evolución natural de la enfermedad es hacia la pérdida de los dientes. Se puede afirmar que el tratamiento periodontal sin la fase de mantenimiento no tiene sentido.
La cirugía periodontal es un tratamiento de la enfermedad periodontal avanzada. Consiste en eliminar los reservorios de bacterias no accesibles al raspado y regularizar las lesiones óseas directamente después de abrir la encía.
Cuidados en casa:
El paciente tiene que conocer cuáles son las técnicas de higiene dental que ha de emplear.
En la consulta explicamos cómo ha de usar el cepillo dental, los cepillos interdentales, seda, etc
El uso de colutorios también tienen sus indicaciones.
El objetivo es impedir que haya depósitos de placa bacteriana y/o cálculo (sarro) donde aniden las bacterias causantes de la enfermedad.
Mantenimiento:
El tratamiento de mantenimiento es la pieza clave del tratamiento de esta enfermedad.
Si se hace un mantenimiento correcto el pronóstico de la enfermedad mejora claramente.
Este tratamiento consiste básicamente en visitas periódicas en las que se examina el estado de la encía, se valora la evolución de la enfermedad, se eliminan los inicios de placa o sarro y se le informa al paciente de los sitios donde tiene que mejorar sus cuidados.
Es importante saber que los fumadores tienen un riesgo tres veces mayor de sufrir periodontitis avanzada que los no fumadores. Además en estas personas la enfermedad progresa más rápidamente.
Según un reciente informe de la SEPA (Sociedad Española de Periodoncia y Osteointegración), los fumadores tienen mayores niveles de bacterias patógenas en boca y presentan una disminución de las defensas de la encía frente al ataque bacteriano, lo que se asocia a un aumento de la susceptibilidad a sufrir una infección periodontal.
La encía de los fumadores por el efecto vasoconstrictor de la nicotina, recibe un menor aporte sanguíneo y de oxigeno, lo que hace que sus defensas estén disminuidas frente a las bacterias de la placa bacteriana. Esto justifica que estas bacterias produzcan un mayor daño en los tejidos de soporte del diente en fumadores.
A la vez el menor aporte sanguíneo a la encía de los fumadores anula el primer signo de alerta que es la gingivitis, la inflamación y el sangrado de las encías. La mayor parte de los pacientes fumadores con afectación periodontal no muestran sangrado de encía, retrasando esto con frecuencia la consulta con el dentista y el comienzo del tratamiento.
Está comprobado que la progresión de la periodontitis en los fumadores es más rápida que en los no fumadores y además, la respuesta a las medidas terapéuticas es menor. Los resultados al tratamiento periodontal básico (curetajes) y avanzado (cirugías periodontales) pueden llegar con frecuencia a ser un 50 % menor que en los no fumadores.
En otro tipo de tratamientos más específicos como son las cirugías mucogingivales los resultados son un 25 % inferiores a los no fumadores, en los tratamientos regenerativos un 50 % menor y en los implantes la tasa de fracasos en fumadores dobla la de los no fumadores.
Ante este panorama los autores del documento de la SEPA ofrecen algunos consejos prácticos. “El principal reto es conseguir que el fumador abandone este hábito ya que los beneficios que se derivan son inmediatos a nivel de las encías. Si se deja de fumar, en tan solo 4-6 semanas empieza a recuperarse la buena circulación en la encía, mejorando la respuesta al tratamiento periodontal y reduciéndose progresivamente todos los riesgos y problemas asociados”.
Numerosos informes ponen de manifiesto una relación entre las Enfermedades Periodontales y la Cardiopatía Isquémica. Ambas están entre las enfermedades más frecuentes del ser humano y las dos pueden tener factores causales comunes que se relacionan con el estilo de vida y el llamado síndrome metabólico (coexistencia de factores como la obesidad, la dislipemia, la hipertensión arterial).
La sociedad Española de Periodoncia y Osteointegración en un trabajo fruto de la colaboración entre periodoncistas y cardiólogos cifra en un 20 al 30 por ciento el incremento del riesgo de padecer un accidente coronario entre personas con periodontitis frente a los que no tienen periodontitis. Este es un dato de gran importancia sanitaria. También han concluido que personas más jóvenes que suelen padecer formas más agresivas de periodontitis, presentan un riesgo mayor.
La relación entre los problemas periodontales y los cardiovasculares podría relacionarse, según dicho estudio, por la presencia directa de bacterias, la carga antigénica de las mismas y los mediadores inflamatorios liberados en la periodontitis. Se ha demostrado que algunas de estas bacterias presentes en la periodontitis tienen múltiples mecanismos, potencialmente favorecedores de la movilización de la placa de ateroma.
Otros procedimientos quirúrgicos llevados a cabo en la encía son los conocidos como cirugía mucogingival que permite corregir alteraciones de la cantidad o calidad de la encía en ciertas localizaciones, para mejorar el pronóstico de algunos dientes o por razones estéticas.
Injerto de encía
Un injerto de encía está indicado en aquellos casos en que los dientes muestran la raíz por encías retraídas provocando molestias al cepillado o con el frio y calor o una alteración estética evidente, o bien pueden ser necesarios para aumentar el grosor de la encía .Consiste en una intervención quirúrgica con anestesia local utilizando técnicas de microcirugía. En muchos casos, es necesario tomar encía del paladar e injertarla en la zona en la que pretendemos cubrir la raíz. Se trata de un acto quirúrgico muy poco traumático con un postoperatorio excelente y molestias prácticamente inexistentes.
OTROS TRATAMIENTOS
HORARIO ATENCIÓN
| Mañanas (Lunes a viernes) | 10.00 – 14.00 |
| Tardes (Lunes a viernes) | 16.00 – 21.00 |








